Para determinar con exactitud si la marcha mejora tras un ictus, en Neurobase Jaén integramos escalas funcionales (Tinetti, Berg) con tecnología objetiva de vanguardia: electromiografía (EMG) y sensores inerciales. Este sistema de valoración avanzada permite medir la recuperación real del control motor y la fuerza, asegurando que la fisioterapia neurológica sea medible, efectiva y centrada en la autonomía del paciente.
¿Cómo saber si realmente mejora la marcha tras un ictus?
En Neurobase, centro especializado en fisioterapia y rehabilitación neurológica en Jaén, sabemos que la impresión visual no es suficiente. Para patologías como el Ictus, Parkinson, Lesión Medular o Esclerosis Múltiple, la clave está en la objetividad. Para saber si la marcha mejora utilizamos escalas funcionales (Tinetti, Berg) y tecnología objetiva como la electromiografía (EMG) y los sensores inerciales. Estos datos permiten medir de forma exacta la recuperación del control motor y la fuerza, garantizando que la fisioterapia neurológica sea efectiva
La fisioterapia neurológica tras ictus en Neurobase tiene un objetivo claro: comprobar si el movimiento realmente mejora y si la recuperación funcional es medible. Para ello utilizamos herramientas de vanguardia para responder a las preguntas que de verdad importan:
-
¿Es el movimiento eficiente? Analizamos si el paciente gasta menos energía al caminar mediante test objetivos.
-
¿Hay activación muscular real? Mediante EMG (Electromiografía) vemos si el músculo «despierta» tras la lesión.
-
¿Mejora el equilibrio y la seguridad? Evaluamos el riesgo de caída con escalas validadas y sensores inerciales.
-
¿Se transfiere la mejora a la vida real? Comprobamos si el paciente camina más metros y con mejor patrón.
Caso Clínico: Seguimiento de Hemiparesia tras 6 meses
A continuación, mostramos la evolución real de un paciente con hemiparesia derecha. En este seguimiento verás cómo integramos la tecnología en el plan de tratamiento:
1. Sistema ICARE: Entrenamiento robotizado de la marcha
No es una elíptica común; es un sistema de asistencia inteligente que ayuda al cerebro a «recordar» cómo se camina.
-
El detalle técnico: Permite realizar una repetición masiva del patrón de marcha con un soporte de peso controlado. Al automatizar el movimiento de las piernas de forma simétrica, el sistema nervioso recibe miles de estímulos sensoriales idénticos.
-
El beneficio real: Esta intensidad es la que dispara la neuroplasticidad. Ayuda a mejorar la resistencia cardiovascular y la coordinación sin el riesgo de caída, permitiendo que el paciente se centre únicamente en su postura y equilibrio.
2. FES (Estimulación Eléctrica Funcional)
Es el «interruptor» que activa el músculo en el momento exacto en que el cerebro no puede hacerlo solo.
-
El detalle técnico: Se aplican pequeños impulsos eléctricos coordinados sobre los nervios periféricos (normalmente el nervio que levanta el pie). A diferencia de una corriente de gimnasio, la FES se sincroniza con el paso: se activa justo cuando el pie debe despegar del suelo.
-
El beneficio real: Evita el famoso «pie caído» o arrastre, mejorando la seguridad y la fluidez. No solo fortalece el músculo, sino que reeduca el control motor, enseñándole al sistema nervioso cuándo debe disparar la orden de movimiento.
3. Biofeedback por EMG (Electromiografía)
Es la tecnología que hace «visible» el esfuerzo invisible del paciente.
-
El detalle técnico: Colocamos sensores sobre la piel que detectan la actividad eléctrica del músculo, incluso cuando no hay movimiento visible. Esa señal se traduce en gráficas o sonidos en una pantalla en tiempo real.
-
El beneficio real: El paciente deja de «intentar mover» a ciegas. Al ver en la pantalla que su músculo está trabajando, su cerebro recibe una confirmación inmediata (biofeedback). Esto acelera drásticamente el aprendizaje motor, permitiendo que el paciente ajuste su fuerza y coordinación de forma consciente y precisa.
Medir el movimiento tras un ictus: escalas repetidas y recuperación funcional
La recuperación funcional tras un ictus debe evaluarse en el tiempo. No basta con una única valoración. En este caso se realizaron mediciones repetidas durante seis meses para analizar la evolución del control motor, la fuerza y el equilibrio.
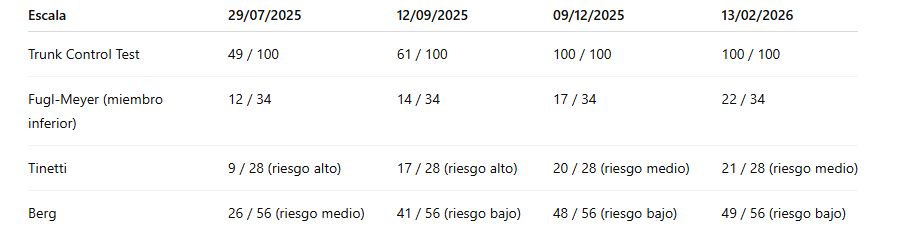
¿Qué significan estos resultados?
Control del tronco
El Trunk Control Test pasa de 49 a 100 puntos.
Esto significa que el paciente ha recuperado completamente la capacidad de controlar el tronco cuando se incorpora, cambia de postura o mantiene el equilibrio sentado y de pie. El tronco es la base sobre la que se organiza todo el movimiento del cuerpo.
Sin una buena estabilidad central, la marcha se vuelve insegura y aparecen compensaciones. Alcanzar la puntuación máxima indica que el control postural ha mejorado de forma clara y mantenida.
Recuperación de la pierna afectada
El Fugl-Meyer progresa de 12 a 22 puntos sobre 34.
Esta escala mide la recuperación del movimiento voluntario tras un ictus. El aumento de puntuación indica que la pierna afectada ha ganado capacidad para activarse de forma más selectiva y coordinada.
No se trata únicamente de fuerza. Se trata de control motor: el cerebro empieza a enviar señales más organizadas y eficaces al músculo. La evolución es progresiva y sostenida, lo cual es especialmente importante en fisioterapia neurológica.
Riesgo de caídas y equilibrio
En la escala de Tinetti el paciente pasa de riesgo alto a riesgo medio de caída.
En la escala de Berg pasa de riesgo medio a riesgo bajo.
Esto indica que la estabilidad durante la marcha y los cambios de posición ha mejorado de manera objetiva. El paciente tiene ahora mayor capacidad para mantener el equilibrio cuando camina, gira o cambia de dirección.
Aunque todavía puede existir cierta inseguridad en situaciones más exigentes o con fatiga, el riesgo de caída se ha reducido de forma medible.
¿Qué nos dicen en conjunto estas escalas?
En conjunto, las escalas confirman que la recuperación no es solo visible, sino cuantificable.
El paciente ha mejorado en control postural, movimiento voluntario, equilibrio y seguridad en la marcha. Estos cambios no son una impresión subjetiva: están respaldados por datos objetivos obtenidos a lo largo de seis meses de fisioterapia neurológica. Esto significa que el paciente no solo se mueve más, sino que su movimiento es más estable, más coordinado y lo hace con más seguridad. La recuperación funcional no consiste únicamente en dar pasos. Consiste en mejorar el control motor, disminuir compensaciones y aumentar la autonomía en la marcha.
La marcha tras un ictus: fuerza, control motor y equilibrio
Después de un ictus, la marcha suele verse alterada. No solo por la pérdida de fuerza, sino por la dificultad para coordinar el movimiento, mantener el equilibrio y activar los músculos en el momento adecuado.
Caminar implica mucho más que mover las piernas. Requiere:
-
Fuerza suficiente para sostener el peso corporal.
-
Control motor para coordinar ambos lados del cuerpo.
-
Equilibrio dinámico para adaptarse a cambios de dirección o superficie.
-
Activación muscular sincronizada durante cada fase del paso.
Cuando alguno de estos elementos falla, el patrón de marcha se vuelve ineficiente. Aparecen compensaciones, mayor gasto energético y aumento del riesgo de caídas.
En fisioterapia neurológica no trabajamos solo “la fuerza”. Trabajamos la calidad del movimiento. Buscamos que el paso sea más estable, más coordinado y más funcional.
El papel del tibial anterior en la recuperación funcional
Uno de los músculos más importantes en la marcha tras un ictus es el tibial anterior.
Este músculo es el responsable de:
-
Elevar la punta del pie durante la fase de oscilación.
-
Evitar que el pie arrastre.
-
Controlar el impacto del talón al apoyar.
Cuando el tibial anterior no se activa correctamente aparece el llamado “pie caído”, una alteración muy frecuente tras un ictus. Esto obliga al paciente a compensar con la cadera o el tronco, lo que afecta al equilibrio y aumenta el riesgo de tropiezos.
Por eso, dentro del proceso de recuperación funcional, analizar cómo se activa este músculo es clave para entender si el movimiento está mejorando de verdad.
Cómo analizamos el control motor durante la marcha
Para evaluar la calidad de la activación muscular utilizamos electromiografía de superficie (EMG).
La EMG nos permite registrar la actividad eléctrica del músculo mientras el paciente camina. No solo vemos si el músculo se activa, sino:
-
Cuándo se activa.
-
Con qué intensidad.
-
Si lo hace de forma coordinada con el otro lado.
-
Si existe compensación excesiva.
Este análisis nos ayuda a comprender si el control motor está reorganizándose y si la fisioterapia neurológica está produciendo cambios reales en la marcha.
Porque recuperar movimiento no es solo mover la pierna, es recuperar un patrón de marcha más eficiente, más seguro y más funcional.
Análisis electromiográfico bilateral del tibial anterior
Además de las escalas funcionales, realizamos un análisis de electromiografía de superficie (sEMG) del tibial anterior bilateral durante la marcha en sistema ICARE. El registro se llevó a cabo una herramienta que nos permite analizar de forma objetiva el control motor y la activación muscular durante el movimiento.
El tibial anterior es un músculo fundamental en la marcha tras un ictus. Su función principal es:
-
Elevar la punta del pie durante la fase de oscilación.
-
Evitar que el pie arrastre.
-
Controlar el impacto del talón en el momento del apoyo.
Cuando este músculo no se activa correctamente, aparece el llamado “pie caído”, una alteración frecuente tras un ictus que afecta al equilibrio, incrementa el riesgo de caídas y genera compensaciones en cadera y tronco.
Para valorar la evolución se compararon dos registros separados por 8 semanas de trabajo de rehabilitación:
Sesión 1: situación inicial del patrón de activación
En la sesión 1 el desequilibrio entre ambos lados es claramente marcado.
-
Tibial anterior izquierdo (lado sano): picos de hasta 154.1 µV
-
Tibial anterior derecho (lado afectado): máximo de 40.3 µV
Existe una asimetría evidente en la activación muscular. El lado sano está trabajando mucho más para compensar la debilidad del lado afectado.
Además, el patrón del tibial anterior derecho es irregular y poco organizado. No presenta una activación clara y rítmica en relación con el ciclo de la marcha, lo que indica alteración del control motor.
En términos sencillos: el lado sano “trabaja por dos”, mientras que el lado afectado participa poco y de forma desordenada. Esto genera un patrón de marcha menos eficiente y mayor gasto energético.
Sesión 8: evolución tras intervención con FES e ICARE
Tras ocho semanas de trabajo específico con estimulación eléctrica funcional (FES) y reentrenamiento de la marcha en sistema ICARE, los cambios son claros y medibles.
Reducción de la compensación del lado sano
El máximo del tibial anterior izquierdo desciende de 154.1 µV a 85.8 µV.
Este descenso es un indicador positivo. Significa que el lado sano ya no necesita realizar un sobreesfuerzo constante para estabilizar la marcha. El sistema nervioso comienza a distribuir el trabajo de forma más equilibrada entre ambos miembros.
Mejora del lado afectado
En el tibial anterior derecho se observan los siguientes cambios:
-
Máximo: 40.3 → 34.1 µV
-
Activación media: 12.0 → 10.2 µV
-
% activación relativa: 29.9% → 30.0%
-
Potencia: 1200 → 965
Aunque el pico máximo desciende ligeramente, esto no indica pérdida de función. Al contrario, los datos muestran que la activación es más estable y eficiente.
La reducción de la potencia sugiere menor gasto energético para realizar la misma tarea. El músculo no necesita activarse de forma brusca o desorganizada; comienza a hacerlo de manera más controlada.
En la sesión 1 la señal era más irregular y poco sincronizada. En la sesión 8 se observa una activación más predecible y mejor integrada en el ciclo de la marcha.
No se trata de que el músculo trabaje más, sino de que trabaje mejor.
Mejor sincronización entre ambas piernas
En la sesión 8 se aprecia una alternancia más clara entre ambos tibiales anteriores. Cuando un pie está en fase de apoyo, el otro entra en oscilación.
El patrón comienza a parecerse más al de una marcha fisiológica, con mejor coordinación, mayor control motor y menor dependencia de compensaciones.
Esta mejora en la sincronización es uno de los indicadores más relevantes de recuperación funcional en fisioterapia neurológica tras un ictus, y refleja un proceso de
reorganización neurológica en curso, donde el movimiento no solo es más amplio, sino más eficiente y coordinado.
Papel del FES y del sistema ICARE en la recuperación de la marcha
Durante este periodo de rehabilitación tras el ictus se utilizó una combinación de tecnología aplicada a fisioterapia neurológica que permitió trabajar la marcha de forma específica, intensiva y medible.
Por un lado, se empleó estimulación eléctrica funcional (FES) para facilitar la activación del tibial anterior en el momento adecuado del ciclo de la marcha. La FES no sustituye el movimiento voluntario, sino que lo acompaña y lo guía, ayudando al músculo a activarse cuando debe hacerlo. Esto favorece un patrón más coordinado y mejora el control motor.
Por otro lado, se utilizó el sistema ICARE con suspensión parcial de peso corporal, que permite reentrenar la marcha en un entorno seguro, reduciendo el riesgo de caída y el miedo al movimiento.
Sin embargo, el ICARE no es solo un sistema de descarga de peso. También permite monitorizar parámetros objetivos, como:
-
La fuerza que ejerce el paciente durante el apoyo.
-
El tiempo efectivo de trabajo.
-
La progresión en la tolerancia al esfuerzo.

Durante estos meses se observó un aumento tanto en la fuerza generada por la pierna afectada como en el tiempo de uso del sistema. Esto indica no solo una mejora en la resistencia física, sino también un avance en el control motor, la estabilidad y la capacidad funcional durante la marcha.
La posibilidad de medir estos datos es clave en fisioterapia neurológica. Nos permite comprobar si el paciente está:
-
Generando más fuerza de forma controlada.
-
Manteniendo la actividad durante más tiempo.
-
Mejorando el equilibrio dinámico.
-
Automatizando progresivamente el patrón de movimiento.
La repetición intensiva y dirigida del movimiento es uno de los pilares de la reorganización neuronal y la fisioterapia neurológica tras ictus. Pero no cualquier repetición. Debe ser una repetición supervisada, ajustada y basada en datos objetivos.
En Neurobase incorporamos tecnología aplicada a fisioterapia neurológica tras ictus para medir y optimizar cada fase de la recuperación, combinando análisis del movimiento, control motor y seguimiento estructurado para favorecer una recuperación funcional real.
¿Qué demuestra este seguimiento?
Seis meses después del inicio de la fisioterapia neurológica, la evolución no es solo visible: es medible.
- El movimiento es más estable.
- La marcha es más eficiente.
- La fuerza está mejor distribuida entre ambos lados.
- El equilibrio ha mejorado de forma objetiva.
- El control motor es más organizado.
- La recuperación funcional está respaldada por datos.
Las escalas muestran progresión.
El análisis electromiográfico confirma una activación muscular más coordinada.
El sistema ICARE refleja mayor fuerza generada y mayor tolerancia al esfuerzo.
Todo apunta en la misma dirección: el sistema nervioso está reorganizando el movimiento.
Preguntas frecuentes sobre fisioterapia neurológica y rehabilitación en Jaén
1. ¿Cómo mejorar la marcha tras un ictus?
La recuperación de la marcha tras un ictus requiere un enfoque intensivo y especializado. En Neurobase Jaén, combinamos la fisioterapia neurológica tras ictus con tecnología avanzada como el sistema ICARE y la estimulación eléctrica funcional (FES). Este abordaje permite reentrenar el patrón de paso de forma segura y medible, facilitando la neuroplasticidad y la autonomía.
2. ¿Qué es la fisioterapia neurológica y para qué sirve?
La fisioterapia neurológica es una disciplina de la rehabilitación enfocada en tratar lesiones del sistema nervioso, como el ictus, el Parkinson o la esclerosis múltiple. Su objetivo es maximizar la recuperación funcional y el control motor mediante técnicas que estimulan la reorganización cerebral, ayudando al paciente a recuperar el movimiento y el equilibrio.
3. ¿Dónde hacer rehabilitación de ictus en Jaén?
Neurobase es el centro de referencia para la rehabilitación de ictus en Jaén. Ofrecemos programas transdisciplinares que integran fisioterapia, logopedia, neuropsicología y terapia ocupacional. Contamos con tecnología de vanguardia para medir y mejorar la fuerza y la marcha, asegurando una recuperación basada en datos objetivos.
4. ¿Por qué es importante la tecnología en la neurorrehabilitación?
La tecnología, como la electromiografía de superficie (EMG) y la robótica de marcha, permite objetivar la evolución del paciente. Mientras la fisioterapia convencional se basa en la observación, en Neurobase utilizamos datos para ajustar el tratamiento, lo que genera una recuperación más eficiente y reduce el riesgo de estancamiento en el proceso de rehabilitación.
5. ¿Qué secuelas trata un fisioterapeuta neurológico?
Un fisioterapeuta neurológico trata secuelas como la hemiparesia (debilidad de un lado del cuerpo), la espasticidad, los problemas de equilibrio, el «pie caído» y las alteraciones de la marcha. En nuestra clínica de Jaén, abordamos estas secuelas mediante un plan personalizado que busca la reintegración del paciente en sus actividades diarias con la mayor seguridad posible.
En Neurobase, en Jaén, trabajamos la fisioterapia neurológica combinando evaluación objetiva, análisis detallado de la marcha y tecnología aplicada a fisioterapia para optimizar cada fase del proceso de recuperación tras un ictus. Puedes consultar más sobre nuestros servicios de fisioterapia neurológica aquí
Porque tras un ictus, mejorar no es solo caminar más metros.
Es caminar con mayor control, mejor equilibrio y menor riesgo de caída.
Es recuperar movimiento con propósito y seguridad.
Si estás en proceso de recuperación tras un ictus en Jaén o provincia y quieres saber cómo está evolucionando tu marcha, tu equilibrio o tu fuerza, contar con una valoración estructurada y basada en datos puede marcar la diferencia en las siguientes fases del tratamiento.
Puedes ampliar información sobre nuestros programas de rehabilitación post-ictus o visitarnos en nuestra clínica en Jaén para una valoración inicial.
Esta entrada ha sido redactada bajo la supervisión técnica de Ángel Luis Martínez Nogueras, Neuropsicólogo (Col. AO07441) y Director Clínico de Neurobase, experto en neurorrehabilitación y aplicación de nuevas tecnologías en daño cerebral y enfermedades neurodegenerativas.





